Einführung in die Diagnostik von Osteoporose
Grundsätzlich sollte man bei der Diagnostik zwischen der Früherkennung, wenn man eine Osteoporose-Erkrankung vermutet, und der Diagnosestellung nach einer Fraktur unterscheiden. Vom Ablauf her gleichen sich beide Diagnosestellungen – mit Ausnahme einiger tiefergehender Untersuchungen im Falle eines Bruchs. Der Ablauf richtet sich nach der aktuell gültigen Leitlinie des Dachverbandes Osteologie e. V. (DVO) aus dem Jahr 2017.1
Geeignete Diagnosemethoden sind das Röntgen und die DXA-Knochendichtemessung.
Individuelle diagnostische Empfehlungen1
„Zahlreiche Beobachtungsstudien zeigen“, laut der gültigen Leitlinie des Dachverbands Osteologie, „konsistent, dass bei einer osteoporosetypischen Fraktur bei Personen ab 50 Jahren das Risiko, weitere Frakturen zu erleiden, stark erhöht ist. Es ist in den folgenden 12 Monaten am größten. Aus diesem Grund ist eine rasche Basisdiagnostik allgemein anerkannter Standard.”1

Eine Basisdiagnostik wird unter anderem empfohlen bei
- einem geschätzten 10-Jahres-Frakturrisiko von mehr als 20 Prozent (Wirbelkörper-, proximale Femurfraktur),
- aktuell bestehendem oder bis vor weniger als 1 bis 2 Jahren vorliegendem Risiko,
- allen Fragilitätsfrakturen ab einem Alter von 50 Jahren,
- nach 3 Monaten durchgehender Behandlung mit Glukokortikoiden (≥ 7,5 mg/d Prednisolonäquivalent) und bei
- bevorstehender Entscheidung über die Notwendigkeit einer Therapie oder einer genauen Diagnosestellung.
Um das Risiko abzuschätzen, soll der DVO-Risikoscore1 verwendet werden.
Eine weitere Hilfestellung ist die Risiko-Checkliste für Patient:innen.
Auf einen Blick: Die Empfehlung der Osteoporose-Basisdiagnostik*,1
Am Anfang steht die Anamnese
Wie bei anderen Erkrankungen wird erst die Vorgeschichte der Betroffenen ergründet: Wie sind Alter, Körpergröße und -gewicht? Welche Risikofaktoren sind bekannt? Im nächsten Schritt sind körperliche Untersuchungen an der Reihe, um zum Beispiel die Bewegungsfähigkeit und die Gefahr eines Sturzes bewerten zu können. Eine Checkliste für eine unkomplizierte Anamnese steht hier zum Download zur Verfügung.
Wie Ärzt:innen ein klares Bild der Osteoporose erhalten können
Unerlässlich in der Diagnostik sind die bildgebenden Verfahren.1 Oft werden verschiedene Verfahren kombiniert, um ein umfassendes Bild zu gewinnen. Ultraschalluntersuchungen am Handgelenk oder Fersenbein können lediglich einen groben Überblick bieten.1
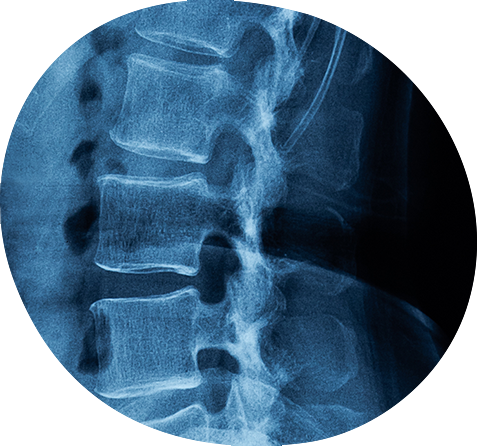
Röntgenaufnahmen des Rückgrats zeigen eventuelle Wirbelbrüche. Auf diese Weise ist auch eine Messung der Wirbelsäulenkrümmung exakt möglich. Eine blasse Farbgebung der Knochenstruktur weist möglicherweise auf eine verminderte Dichte hin.
Auf Röntgenbildern lassen sich osteoporotisch veränderte Wirbelknochen entdecken.
Mittels Laborbefunden lassen sich andere behandlungsbedürftige (Knochen-) Erkrankungen oder Komorbiditäten ermitteln, die eine sekundäre Osteoporose verursacht haben könnten. Typische Untersuchungen umfassen TSH, Kreatinin-Clearance, Serumkalzium, Serumphosphat, GGT, Blutbild, BSG/CRP und gegebenenfalls 25-Hydroxyvitamin D3.1
Hinweis: Eine Dokumentation der Diagnose nach ICD-10-Standard kann sich als hilfreich für Therapieentscheidungen erweisen. Weitere Informationen finden Sie im Login-Bereich.
Die DXA-Messung ist der Goldstandard in der Osteoporose-Risiko-Prognose
Um eindeutige Ergebnisse zu ermitteln, führt heutzutage kein Weg an einer Knochendichtemessung (Osteodensitometrie) vorbei. Diese wird mittels der sog. Dual-Röntgen-Absorptiometrie (DXA) vollzogen. Es ist die einzige von der WHO und dem DVO empfohlene Methode zur Diagnose einer Osteoporose. Laut DVO soll die Messung Teil der Basisdiagnostik bei erhöhtem Osteoporose- und Frakturrisiko sein.1
Der so ermittelte T-Wert kann die Knochendichte oder BMD („bone mineral density“) gut wiedergeben. Als Referenz gelten dabei die Messwerte bei gesunden, jüngeren Menschen.
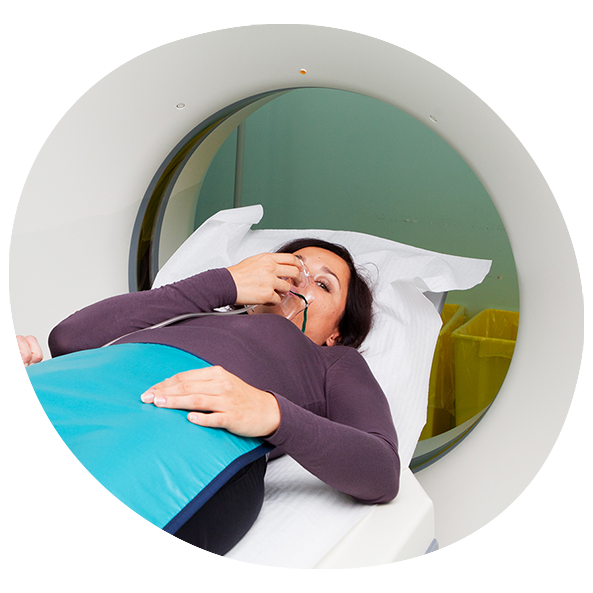
Die DXA-Messung dauert wenige Minuten und erfolgt schmerzlos – unter weit geringerer Strahlenbelastung als bei klassischen Radiografien.
Im Detail wird dabei der Mineralsalzgehalt in den Knochen gemessen, in der Regel kommen der Bereich der Lendenwirbelsäule und des proximalen Femur infrage. Kliniken mit radiologischer oder nuklearmedizinischer Abteilung oder spezielle Diagnoseeinrichtungen verfügen über die geeignete Ausrüstung.
Sollte eine DXA-Untersuchung nicht ratsam sein – bspw. bei Patient:innen mit Hüftprothesen und Veränderungen an der Wirbelsäule –, kann die quantitative Computertomografie (QCT) eine Alternative sein. Sie profitiert von geringen Messfehlern und kann die Knochen sogar mehrdimensional betrachtet abbilden.2 Diese Methode ist jedoch teuer bei gleichzeitig höherer Strahlenbelastung.
Ampelsystem zur Einschätzung der Knochendichte und des Handlungsbedarfs3
Nach erfolgter Knochendichtemessung erfolgt die Auswertung der Resultate. Die Auswertung ist üblicherweise nach einem schnell zu erfassenden Ampelsystem aufgebaut. Die farblichen Markierungen erleichtern das Aufklärungsgespräch mit Betroffenen.
- Alles im grünen Bereich
- Verdacht auf Osteopenie
- Frakturgefahr
Liegt der T-Wert über –1, liegt kein nennenswerter Unterschied zum Mittelwert der Knochendichte bei gesunden Menschen jüngeren Alters vor.
Bei einem T-Wert zwischen –1 und –2,5 ist die Knochendichte vermindert. Es liegt eine Osteopenie vor, die als Vorstufe zur Osteoporose gilt. Vorbeugende Maßnahmen empfehlen sich von nun an, damit ein weiterer Abbau von Knochensubstanz abgeschwächt wird.
Bei Ergebnissen ab –2,5 SD besteht konkreter Handlungsbedarf aufgrund eines erhöhten Frakturrisikos. Eine geeignete Therapie sowie Präventionsmaßnahmen für den Alltag dienen zum einen der Erhaltung der Knochensubstanz, zum anderen der Vermeidung von Brüchen.
Referenzen
* Langfassung Kapitel 8 der DVO-Leitlinie 2017.
** Siehe Langfassung Kapitel 5 der DVO-Leitlinie 2017.
- Dachverband Osteologie e. V. Prophylaxe, Diagnostik und Therapie der Osteoporose bei postmenopausalen Frauen und bei Männern. Leitlinie des Dachverbands der Deutschsprachigen Wissenschaftlichen Osteologischen Gesellschaften e. V. 2017. Abgerufen unter: https://dv-osteologie.org/uploads/Leitlinie%202017/Finale%20Version%20Leitlinie%20Osteoporose%202017_end.pdf. Letzter Zugriff: 09.09.2021.
- Osteoporose Selbsthilfegruppen Dachverband e. V. Osteoporose Diagnose. Abgerufen unter: https://www.osd-ev.org/osteoporose/osteoporosediagnose/. Letzter Zugriff: 30.11.2021.
- International Osteoporosis Foundation. Abgerufen unter: www.osteoporosis.foundation/health-professionals/diagnosis. Letzter Zugriff: 10.09.2021.














